Некогнитивные психические расстройства при болезни Альцгеймера: симптоматология и терапия Многие годы исследователи деменций основное внимание уделяли клинике и терапии нарушений памяти и когнитивного дефицита и в меньшей степени нередко сопровождающим деменцию некогнитивным расстройствам, таким как различные психотические симптомы и расстройства поведения. Однако уже при первом описании болезни Альцгеймера (БА) А.Alzheimer отметил наличие у пациентки не только признаков афатоапрактоагностической деменции, но и слуховых галлюцинаций и бредовых идей ревности. По данным различных авторов, некогнитивные симптомы часто сопровождают развитие процесса ослабоумия. Описывают широкий круг психотических феноменов: бредовые идеи, подозрительность, галлюцинации, аффективные нарушения, а также различные поведенческие расстройства: агрессию, двигательное беспокойство, бродяжничество и др. Именно эти симптомы в большинстве случаев вызывают беспокойство лиц, опекающих больного, и часто приводят к помещению пациента в психиатрические стационары и учреждения опеки. Известно, что адекватное лечение подобных расстройств у больных с деменцией может облегчить уход за ними в домашних условиях и отсрочить госпитализацию. Поведенческие нарушения представляют собой важную составляющую БА, что подтверждается значительным усилением внимания к этой проблеме, которое отмечается в последнее десятилетие. Анализ публикаций последних лет показывает, что наиболее актуальны следующие вопросы: как часто встречаются поведенческие нарушения, и в том числе психотические расстройства, у больных деменцией, как тесно они связаны с этиологией болезни, ее тяжестью или иными клиническими признаками заболевания. До сих пор неясно, являются ли некогнитивные расстройства только следствием интеллектуального дефицита, связаны ли патогенетически продуктивные психопатологические нарушения с нейрональными изменениями, вызывающими ухудшение когнитивных функций или же совершенно независимые патогенетические механизмы несут ответственность за когнитивные и некогнитивные нарушения.
Таблица 1. Распределение больных по клиническим формам в соответствии с МКБ-10 | Диагностическая рубрика МКБ-10 | Число больных | | абс. | % | | Деменция при болезни Альцгеймера с ранним началом F00.0 | 5 | 31,2 | | Деменция при болезни Альцгеймера с поздним началом F00.1 | 1 | 6,3 | | Деменция при болезни Альцгеймера смешанного типа F00.2 | 10 | 62,5 | По данным B.Reisberg и соавт., более чем у 50% больных БА на разных стадиях заболевания отмечаются нарушения поведения. Частота отдельных психотических и непсихотических симптомов при БА оценивается по-разному. Так, по данным J.Cummings и соавт. и E.Rubin и соавт., бредовые расстройства встречаются примерно у 30% больных БА. А.Burns и соавт., обследовав 178 больных БА, выявили, что бредовые расстройства присутствовали у 16% больных в начале заболевания и только у 11% на протяжении 12 мес наблюдения. В этом же исследовании было обнаружено, что у 13% больных БА выявляются зрительные, а у 10% – слуховые галлюцинации. Однако сведения о распространенности галлюцинаторных расстройств при БА колеблются в весьма широких пределах от 3% до 49% (E.Rubin и соавт., 1982). Депрессивные симптомы, по мнению большинства исследователей, наиболее часто встречаются у больных БА: у 63% больных, по данным А.Burns и соавт., и у 87% пациентов, по данным A.Merriam и соавт. Из других непсихотических расстройств наиболее часто при БА выявляются такие поведенческие нарушения, как агрессия, встречающаяся с частотой от 20% до 65%, и бродяжничество, регистрируемое у 26% пациентов (L.Teri и соавт., 1989).
Рис. 1. Выраженность некогнитивных нарушений у больных БА в группах респондеров и нереспондеров по шкале BEHAVE-AD до начала терапии кветиапином. 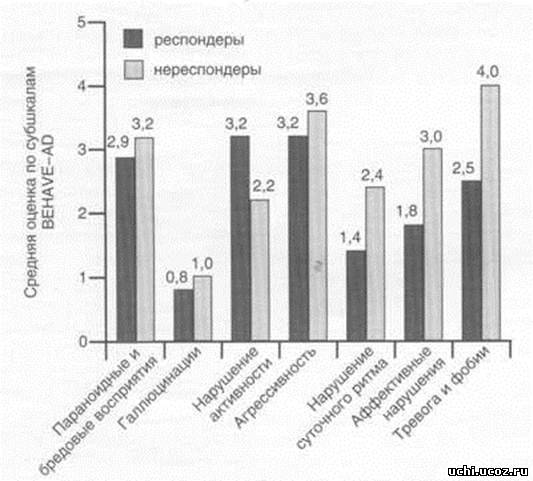 Рис. 2. Динамика средних суммарных показателей выраженности некогнитивных расстройств в группах респондеров и нереспондеров у больных БА до и после окончания терапии кветиапином. 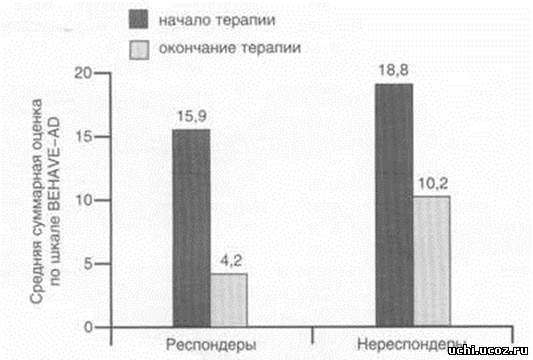 Рис. 3. Динамика средних суммарных показателей по шкалам MMSE и ADAS-cog. в группах респондеров и нереспондеров до и после окончания терапии кветиапином. 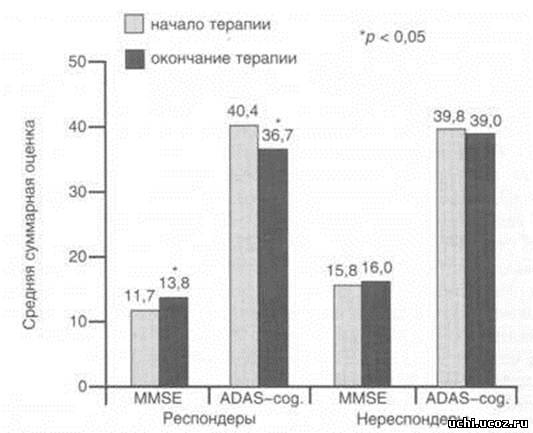 В ряде исследований была установлена достоверная обратная зависимость между наличием у больных поведенческих нарушений и выраженностью когнитивных расстройств.
В некоторых работах была показана связь между некогнитивными расстройствами у больных БА с изменениями определенных анатомических структур мозга. Так, J.Cummings и соавт. (1995) отметили связь между появлением бредовых расстройств и вовлечением в нейродегенеративный процесс лимбической системы и базальных ганглиев. А.Burns и соавт. обнаружили, что у больных БА с бредовыми и депрессивными нарушениями расширение боковых желудочков менее выражено по сравнению с больными, не имеющими таких расстройств. Установлено также, что у больных с деменцией с агрессивным поведением наиболее выражена атрофия височных долей, а повышенная речевая активность коррелирует с расширением третьего желудочка и атрофией лобных и затылочных долей. Исследования с использованием позитронно-эмиссионной томографии показали, что у больных с поведенческими нарушениями затронуты паралимбические области лобной и височной коры. В частности, наличие апатии у больных БА коррелирует с большим снижением кровотока в медиальной лобной области и в смежных лобных и височных областях по сравнению с больными БА без признаков апатии. У больных БА без поведенческих нарушений выявляются билатеральные теменные изменения и менее выраженная патология лобных и передневисочных областей.
Таблица 2. Средние показатели (M±SD) выраженности некогнитивных расстройств в группах респондеров и нереспондеров у больных БА до и после лечения кветиапином | Симптомы по шкале BEHAVE-AD | Респондеры | Нереспондеры | | до начала терапии | после окончания терапии | до начала терапии | после окончания терапии | | Параноидные и бредовые восприятия | 2,9 ± 2,5 | 0,8 ± 1,2* | 3,2 ± 4,1 | 1,6 ± 2,1 | | Галлюцинации | 0,8 ± 1,0 | 0,1 ± 0,3* | 1,0 ± 1,2 | 0,4 ± 0,9 | | Нарушение активности | 3,2 ± 2,8 | 0,5 ± 0,7** | 2,2 ± 2,5 | 0,6 ± 1,3 | | Агрессивность | 3,2 ± 2,2 | 0,5 ± 0,9** | 3,6 ± 3,6 | 1,2 ± 1,3 | | Нарушение суточного ритма | 1,4 ± 0,7 | 0,6 ± 0,5** | 2,4 ± 2,3 | 1,0 ± 1,0 | | Аффективные нарушения | 1,8 ± 1,5 | 0,7 ± 0,8** | 3,0 ± 1,0 | 1,8 ± 0,4* | | Тревога и фобии | 2,5 ± 1,2 | 1,2 ± 0,8** | 4,0 ± 2,4 | 3,4 ± 2,3 | | Суммарная оценка | 15,9 ± 4,5 | 4,2 ± 2,0** | 18,8 ± 7,5 | 10,2 ± 3,2* | | Примечание. Различия достоверны по сравнению с оценкой до начала терапии: *- p < 0,05; ** - p < 0,01. | Лечение некогнитивных расстройств у больных БА является важным аспектом терапии деменций, так как уменьшение поведенческих и психотических нарушений нередко улучшает и когнитивное функционирование больных, облегчает уход за ними в домашних условиях, тем самым способствуя продлению догоспитального периода развития заболевания. Для терапии некогнитивных расстройств используют различные группы психотропных препаратов: нейролептики, антидепрессанты, бензодиазепины, противосудорожные средства. Однако наиболее часто для коррекции поведенческих нарушений у больных с деменцией используют нейролептики.
Применение нейролептиков при БА признается достаточно эффективным. Они снижают агрессивность, беспокойство, тревогу, враждебность пациентов, однако из-за повышенной чувствительности к ним наиболее пожилых больных их применение часто ведет к возникновению побочных эффектов и осложнений терапии.
К числу наиболее частых нежелательных эффектов нейролептической терапии у больных с деменцией, в том числе альцгеймеровского типа, относятся экстрапирамидные побочные эффекты, сонливость, ортостатическая гипотензия, задержка мочи, запоры и когнитивное снижение, связанное с терапией нейролептиками.
По данным W.M.Petrie и соавт., различные побочные явления отмечены у 90% больных, получавших нейролептическую терапию. R.Barnes и соавт., изучавшие сравнительную эффективность терапии локзапином и тиоридазином (сонапаксом) в сравнении с плацебо при лечении поведенческих расстройств у 56 больных БА и деменцией другой этиологии, отмечал побочные эффекты у 45% больных, пролеченных локзапином, и 33% больных – тиоридазином.
До сих пор не определены эффективные и безопасные дозы нейролептиков для пожилых больных с деменциями. Многие исследователи говорят о предпочтительности использования низких доз нейролептиков. B.Reisberg и соавт. использовали различные дозы тиоридазина (от 10 до 250 мг/сут) для лечения поведенческих нарушений у больных БА. Более чем у половины больных (55,6%) был отмечен достоверный позитивный эффект (при средней дозе тиоридазина 55 мг/сут). Однако при этом побочные эффекты отмечались почти у половины больных, включенных в исследование, наиболее часто встречались повышенная сонливость, сухость во рту и экстрапирамидные расстройства.
Даже относительно непродолжительное применение у больных с деменцией альцгеймеровского типа большинства известных нейролептиков, трицеклических антидепрессантов и бензодиазепинов сопровождается антихолинергическими эффектами, приводящими к усилению когнитивных нарушений, вызванных дегенеративным процессом в холинергических нейронах.
Таким образом, по мнению большинства исследователей, самым большим недостатком традиционных нейролептиков является развитие серьезных побочных явлений и осложнений терапии у большого числа больных пожилого возраста. Упомянутые побочные эффекты в свою очередь осложняют течение основного заболевания, приводя к усилению когнитивных расстройств и аффективных нарушений, что сопровождается утяжелением социальной дезадаптации больных.
Поиск психотропных средств, имеющих минимальные антихолинергические эффекты, представляется особенно актуальной задачей применительно к лечению поведенческих и психотических расстройств у больных БА. Поэтому появление нового поколения атипичных антипсихотических препаратов вносит значительный вклад в совершенствование современной антипсихотической терапии деменций. Атипичные нейролептики имеют значительное преимущество перед традиционными, поскольку в клинически эффективных дозах практически не вызывают экстрапирамидных побочных явлений. Атипичные нейролептики воздействуют на более широкий спектр психопатологических расстройств, включая аффективные нарушения, возбуждение, враждебность и собственно психотическую симптоматику, развивающуюся при различных формах деменций. Более важным является то, что в терапевтических дозах они практически не вызывают экстрапирамидных и нейроэндокринных побочных эффектов.
В настоящее время в России зарегистрированы такие атипичные антипсихотики, как рисперидон (рисполепт), оланзепин (зипрекса) и квеатипин (сероквель). Проведенные в последние годы зарубежные мультицентровые исследования по лечению этими препаратами психотических и поведенческих расстройств у больных деменциями различного генеза подтвердили их высокую эффективность и низкую частоту вызываемых ими побочных эффектов.
Эффективность рисперидона при лечении психотических и поведенческих расстройств у пожилых больных с деменцией оценивалась в двух |
***** Скачайте бесплатно полную версию реферата !!! *****
|